Haluksy – paluch koślawy
Czym jest paluch koślawy?
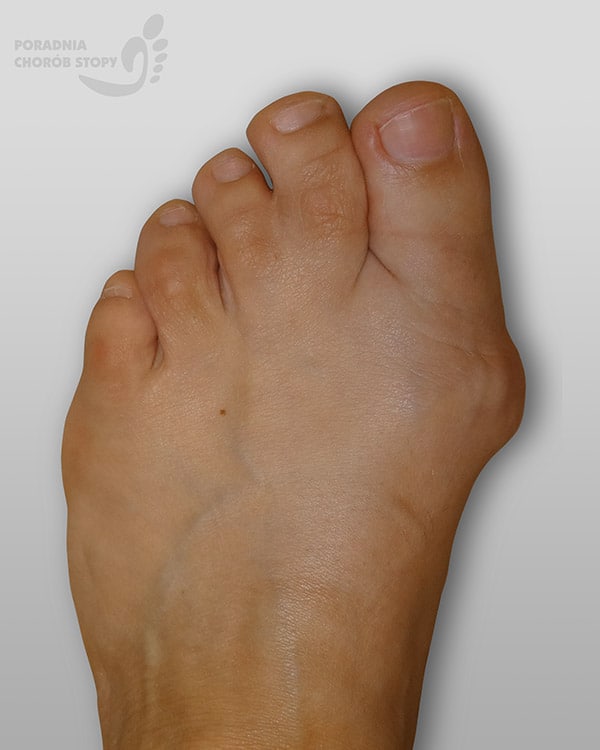
Zdjęcie: Paluch koślawy
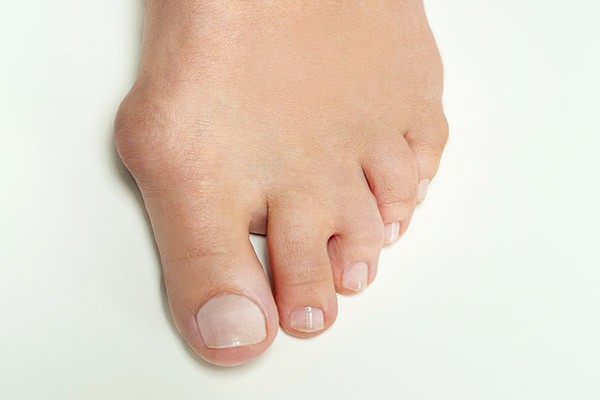
Paluch koślawy (hallux valgus), potocznie nazywany jako haluks, jest złożoną deformacją przodostopia (przedniej części stopy). Wbrew temu, jak myśli wiele osób w schorzeniu tym nie dochodzi do narastania dodatkowej kości czy chrząstki w okolicy podstawy palucha. Schorzenie polega na odchylaniu się I kości śródstopia w kierunku przyśrodkowym (na szpotawo) co powoduje jej „wystawanie” i napinanie w tym miejscu skóry z wytworzeniem się charakterystycznego guza (tzw. buniona). Jednocześnie paluch ulega odchyleniu do boku (na koślawo).
Warto podkreślić, że I kość śródstopia nie tylko odchyla się przyśrodkowo, ale również ulega uniesieniu co zmniejsza możliwości przenoszenia przez nią obciążeń.
Koślawemu paluchowi prawie zawsze towarzyszy płaskostopie poprzeczne a często również metatarsalgia, czyli bóle pod pozostałymi kośćmi śródstopia. Z kolei z powodu napierania palucha na pozostałe palce mogą się rozwinąć palce młotkowate. Paluch koślawy może rozpocząć się w każdym wieku, u niektórych pacjentów już w dzieciństwie.
Paluch koślawy – Dlaczego powstaje?
Nie ma jednej przyczyny powstawania palucha koślawego, podłoże jest wieloczynnikowe. Wydaje się, że główną przyczyną jest niedostateczna stabilizacja torebkowo-więzadłowa, a ona często ma podłoże wrodzone. Stąd częste występowanie rodzinne, wg badań naukowych w 70% przypadków można wykazać obecność halluksów u rodziców lub dziadków.
Tak często obwiniane buty na wysokim obcasie mają oczywiście również duże znaczenie. Niewątpliwie u osób predysponowanych będą one przyspieszać powstawanie deformacji.
Należy pamiętać, że u osoby predysponowanej deformacja pojawi się niezależnie od noszonego obuwia.

Haluksy w 60% przypadków są efektem predyspozycji genetycznych

W ponad 70% przypadków haluksy występują na obydwu stopach, choć nie zawsze w tym samym czasie

Często pierwsze objawy występują jeszcze przed 20 rokiem życia
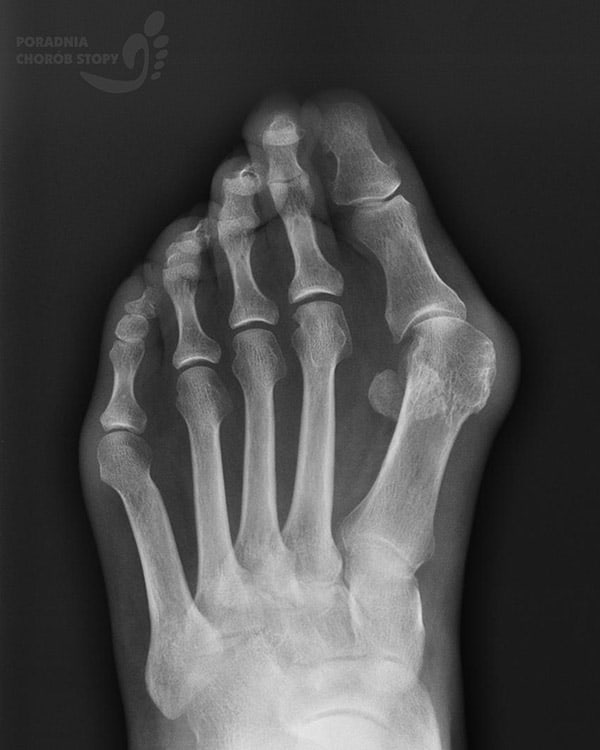
Zdjęcie: Paluch koślawy RTG
Czynniki mające wpływ na powstawanie palucha koślawego:
- skłonności rodzinne
- niewydolność aparatu więzadłowo-torebkowego np. uogólniona wiotkość stawowa
- płeć żeńska
- noszenie obuwia o wąskich czubkach, na wysokim obcasie
- nadwaga
- choroby zapalne np. reumatoidalne zapalenie stawów
- zaburzenia neurologiczne np. niedowłady, przykurcze mięśniowe
- przebyte urazy stawu śródstopno-paluchowego
W paluchu koślawym dochodzi do zaburzenia równowagi mięśniowej. Stąd deformacja ta ma zawsze tendencję do postępowania. Postęp schorzenia może odbywać się w różnym tempie.
Zwykle haluksy występują w obu stopach, chociaż początek występowania deformacji pomiędzy stopami może dzielić wiele lat. Pierwsze objawy mogą mieć miejsce nawet w dzieciństwie, chociaż zwykle choroba pojawia się w wieku dorosłym.
Objawy towarzyszące paluchowi koślawemu
W początkowej fazie paluch koślawy występuje jako deformacja izolowana. Później często dołącza płaskostopie poprzeczne oraz palce młotkowate.
ból w miejscu buniona (wystającej głowy I kości śródstopia)
nawracające zapalenia tkanek miękkich w obrębie buniona
piekące bóle promieniujące do palucha w wyniku podrażnienia nerwu w okolicy buniona
bóle związane z płaskostopiem poprzecznym (tzw. metatarsalgia)
bóle związane z obecnością palców młotkowatych
Paluch koślawy – Jak rozpoznać?
Rozpoznanie haluksa jest stosunkowo proste, można zauważyć nieprawidłowe ustawienie I kości śródstopia i palucha. Z badań obrazowych wystarczy prześwietlenie RTG, ważne aby było wykonane w obciążeniu tzn. na stojąco. Tylko na takim prześwietleniu można w pełni ocenić stopień deformacji.
Co oceniamy w badaniu RTG:
- kąt IM (kąt międzyśródstopny) – jest to kąt pomiędzy osią I i II kości śródstopia. Norma do 9°
- kąt HV (kąt koślawości palucha) – zawarty między osią I kości śródstopia a osią paliczka podstawnego palucha. Norma do 15°
Co jeszcze możemy ocenić w badaniu RTG:
- kąt nachylenia płaszczyzny powierzchni stawowej głowy I kości śródstopia
- obecność palucha koślawego międzypaliczkowego
- obecność zmian zwyrodnieniowych w obrębie stawu palucha
- obecność innych deformacji współwystępujących (palce młotkowate, bunionette)
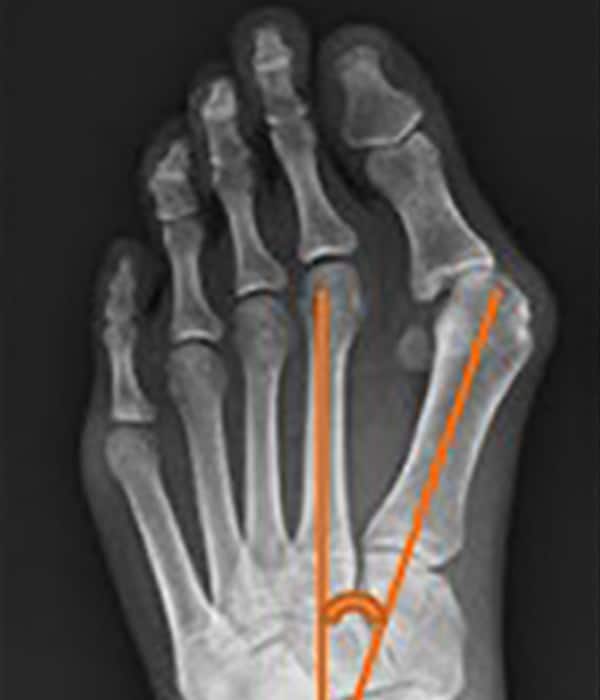
Zdjęcie: Kąt IM
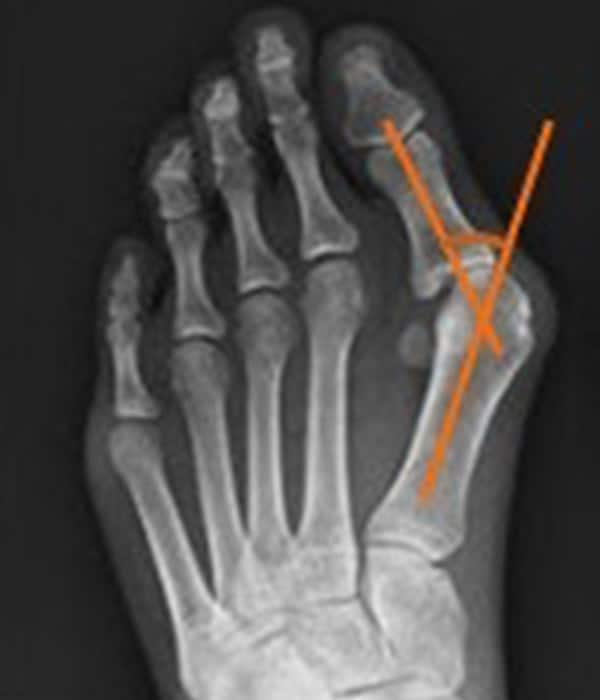
Zdjęcie: Kąt HV

Nowoczesne metody leczenia

Tytanowe implanty

Brak konieczności założenia gipsu

Krótki okres rekonwalescencji
Leczenie palucha koślawego (Leczenie Haluksów)
Nieoperacyjne metody leczenia palucha koślawego są ograniczone. Nie ma możliwości wyleczenia halluxa w sposób zachowawczy. Można jedynie starać się spowolnić postęp i zmniejszyć objawy.
Zmiana obuwia
Cechy zalecanego obuwia:
- niski obcas (do 4 cm wysokości)
- szeroki przód buta (unikanie nacisków w miejscu wystającej głowy I kości śródstopia)
- cholewka wykonana z miękkiego materiału
- zabiegi przeciwzapalne zmniejszające miejscowo stan zapalny i dolegliwości bólowe
- rozciąganie mięśnia trójgłowego łydki
- wzmacnianie mięśni stopy (brak prac naukowych udowadniających możliwość zmniejszenia deformacji w ten sposób)
Zdjęcie: Rehabilitacja palucha koślawego
Aparaty odwodzące paluch
Na rynku istnieje szeroki wybór specjalnych ortez mających za zadanie odchylanie palucha. Badania naukowe nie wykazały możliwości zmniejszenia deformacji za pomocą tych aparatów, choć być może są w stanie ją nieco spowolnić.
Należy pamiętać, że w halluksie pierwotnie dochodzi do odchylenia I kości śródstopia do przyśrodka (szpotawość) a dopiero w następnej kolejności do bocznego odchylenia palucha (koślawość) Opisywane aparaty odciągają paluch, nie są w stanie natomiast wpłynąć na nieprawidłowe ustawienie I kości śródstopia. Żelowe separatory wkładane pomiędzy palce mogą wręcz działać niekorzystnie przyspieszając powstawanie deformacji młotkowatej II palca.

Zdjęcie: Aparat odwodzący paluch
Pamiętaj!
W przypadku znacznego zniekształcenia leczenie objawowe może nie być skuteczne, ponieważ jedynie częściowo łagodzi tylko objawy. Na tym etapie rozwoju schorzenia konieczne jest leczenie operacyjne.
Dlaczego warto zdecydować się na operację palucha koślawego?
Paluch koślawy zawsze jest deformacją postępującą. Nie ma możliwości zahamowania lub wyleczenia deformacji metodami nieoperacyjnymi.
Dzięki wiedzy, doświadczeniu i zaangażowaniu całego personelu jesteśmy w stanie zapewnić Naszym Pacjentom opiekę na każdym etapie procesu leczniczego, na najwyższym, światowym poziomie.
Celem operacji jest zmniejszenie dyskomfortu, poprawienie wyglądu, ale przede wszystkim zahamować i wyleczyć schorzenie.