Najczęstsze pytania
Opinie pacjentów: Zaufane kliniki
https://zaufanekliniki.pl/poradnia-chorob-stopy#opinie
Schorzenia stóp
Jak powstają haluksy, dlaczego ja je mam, a moja siostra nie?
Haluksy, czyli paluchy koślawe mają najczęściej podłoże genetyczne. Nie znamy pojedynczej przyczyny tworzenia się tej deformacji. Obecnie nauka uważa, że wada ta uwarunkowana jest wieloczynnikowo. Dziedziczymy zatem pewną predyspozycję tkanek do wystąpienia tej deformacji, a gdy dołożymy do tego pewne czynniki środowiskowe – takie jak np. nieprawidłowe obuwie, choroby reumatologiczne – wtedy wszystko razem daje nam większe prawdopodobieństwo na ujawnienie się schorzenia palucha koślawego.
Jak dobierać obuwie by zapobiegać powstawaniu haluksów?
Wieloletnie obserwacje i badania naukowe potwierdzają, że o ile „złe” obuwie jest czynnikiem ryzyka rozwoju deformacji, o tyle „dobre” obuwie nie chroni w pełni przed jej wystąpieniem, szczególnie u osoby z predyspozycją do palucha koślawego. Powinniśmy zatem unikać butów z wąskim noskiem powodujących spychanie palucha w kierunku pozostałych palców. Optymalne obuwie powinno być: odpowiedniej długości i tęgości (dopasowanej do stopy), na niewielkim obcasie, z szerokim noskiem, wykonane z naturalnych materiałów oraz z podeszwą zapewniającą odpowiednią amortyzację.
Mój mąż ma zdeformowaną stopę, czy to możliwe, że to haluks?
Tak, jest to możliwe. Większość osób obecność haluksa kojarzy z kobietami, jednak około 10% przypadków haluksów dotyczy mężczyzn. Ze względu na specyfikę noszonego obuwia, u mężczyzn haluksy rzadziej powodują dyskomfort. Jednak, gdy wystąpią dolegliwości bólowe lub w przypadku znacznej deformacji, tak jak u kobiet, męskie paluchy koślawe wymagają leczenia operacyjnego.
Co może oznaczać piekący ból pod stopą, szczególnie podczas chodzenia w butach na obcasie?
Jest to typowy objaw tak zwanej metatarsalgii. W prawidłowo wykształconej stopie ciężar ciała opiera się na głowie pierwszej i piątej kości śródstopia oraz dodatkowo w okolicy pięty. Natomiast w przypadku występowania tak zwanego płaskostopia poprzecznego ciężar ten dodatkowo rozkłada się na pozostałe kości śródstopia to jest II-gą, III-cią i IV-tą. Okolica ta nie jest do tego przystosowana, dlatego też po pewnym czasie reaguje występowaniem dolegliwości bólowych oraz tworzeniem się modzeli.
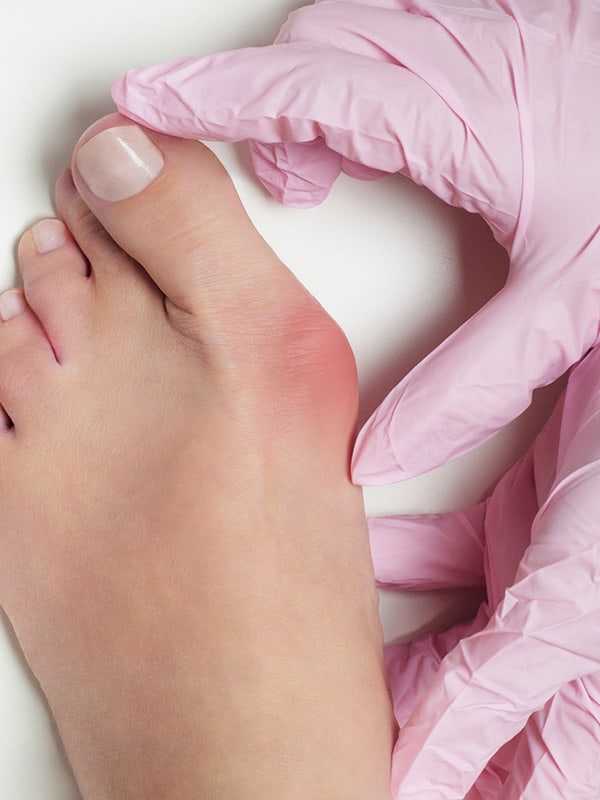

Haluksy w 60% przypadków są efektem predyspozycji genetycznych

W ponad 70% haluksy występują na obydwu stopach, choć nie zawsze w tym samym czasie

Często pierwsze objawy występują jeszcze przed 20 rokiem życia
Opinie pacjentów: Zaufane kliniki
https://zaufanekliniki.pl/poradnia-chorob-stopy#opinie
Przed operacją
Jakie należy wykonać badania przed zabiegiem i jakie są przeciwwskazania do operacji haluksa?
Najważniejszym badaniem przed zabiegiem jest manualna ocena Pacjenta przez chirurga stopy. Dodatkowo niezbędne jest prześwietlenie RTG stopy wykonane w dwóch projekcjach: AP i bocznej. Bardzo ważne jest, aby prześwietlenie zostało wykonane NA STOJĄCO.
Przeciwwskazania do operacji są rzadkie – wyleczenia przed zabiegiem będą wymagały np. miejscowy stan zapalny skóry stopy, przeziębienie, czy opryszczka itp. Rzadko przeciwwskazaniem jest ogólny ciężki stan pacjenta. Co jest ważne – zaawansowany wiek nie jest przeciwwskazaniem do operacji!
Mam reumatoidalne zapalenie stawów, czy jest ono przeszkodą do wykonania operacji moich haluksów?
Absolutnie nie. W reumatoidalnym zapaleniu stawów zmiany stawowe najczęściej właśnie lokalizują się w stopach (częściej niż w rękach!). Często powodują zaawansowane deformacje, takie jak paluchy koślawe, palce młotkowate, deformacje cross-over, płaskostopie poprzeczne. One z kolei często są przyczyną silnych dolegliwości bólowych i problemów z dobraniem obuwia. Z tego powodu, jak najbardziej wymagają leczenia operacyjnego. Ze względu na specyfikę choroby RZS, zwykle stosuje się inne metody operacyjne, o których chirurg stopy opowie podczas konsultacji lekarskiej.
Czy da się wyleczyć haluksa aparatami zakładanymi na palec i różnymi pelotami?
Badania naukowe wykazują jednoznacznie, że aparaty stosowane na paluchy koślawe, nie leczą deformacji i nie są w stanie jej zmniejszyć. Być może mogą one jedynie trochę spowolnić rozwój choroby bądź zadziałać bardziej przeciwbólowo – co potwierdzają niektórzy Pacjenci. Dlatego też można pokusić się o ich wypróbowanie, ale należy pamiętać, że przy wyraźnej deformacji konieczne staje się leczenie operacyjne. Z kolei peloty metatarsalne nie wpływają na wielkość deformacji typu paluch koślawy, a mogą jedynie zmniejszać ból o charakterze metatarsalgii, czyli po podeszwowej stronie stopy (od spodu).


Nowoczesne metody leczenia

Tytanowe implanty

Brak konieczności założenia gipsu

Krótki okres rekonwalescencji
Opinie pacjentów: Zaufane kliniki
https://zaufanekliniki.pl/poradnia-chorob-stopy#opinie
Operacja haluksów
Jakimi najczęściej metodami w Poradni Chorób Stopy przeprowadzane są operacje haluksów i od czego zależy wybór tej właściwej?
W Poradni Chorób Stopy metodę operacyjną dobieramy indywidualnie do danego Pacjenta i deformacji stopy. Stosujemy około 20 technik operacyjnych. Wybór właściwej zależy między innymi od: stopnia zaawansowania palucha koślawego, deformacji towarzyszących (palce młotkowate, metatarsalgia), uwarunkowań anatomicznych, wieku, trybu życia i oczekiwań Pacjenta. Warto podkreślić, iż nie ma jednej, uniwersalnej metody leczenia palucha koślawego. Wybór techniki operacyjnej zależy od wiedzy i doświadczenia chirurga stopy.
Jak wygląda znieczulenie podczas zabiegów operacyjnych stóp, czy to zawsze jest znieczulenie ogólne?
O znieczuleniu zawsze decyduje lekarz anestezjolog. Standardem postępowania jest tak zwane znieczulenie podpajęczynówkowe dodatkowo z podaniem nasennego leku drogą dożylną. Tego typu znieczulenie umożliwia pacjentowi przespanie całej operacji, nie czując zupełnie bólu. W uzasadnionych przypadkach możliwe są również inne formy znieczulenia, takie jak znieczulenie ogólne, czy znieczulenie miejscowe.
Czy podczas operacji haluksów zoperowane zostaną również inne schorzenia, deformacje mojej stopy?
Tak. W przypadku współistnienia objawowych deformacji operowanej stopy najczęściej wykonuje się również korekcję tych odkształceń. Przykładem tutaj mogą być tzw. „palce młotkowate”, które często są schorzeniem towarzyszącym haluksom. Jeżeli deformacje takie nie są objawowe lub z pewnych względów medycznych rozszerzenie zakresu zabiegu nie byłoby wskazane, operację taką można wykonać w późniejszym terminie.
Czy operacja haluksów jest bolesna?
Sama operacja odbywa się w znieczuleniu podpajęczynówkowym lub ogólnym, więc jest całkowicie niebolesna. Po operacji Pacjent dostaje leki przeciwbólowe – w pierwszej dobie, w szpitalu dożylnie, następnie w domu, doustne. Nowoczesne metody operacyjne oraz nowoczesne leczenie przeciwbólowe pozwoliły znacznie zmniejszyć dolegliwości bólowe. Większość Pacjentów po operacji mówi, że bolało jednak znacznie mniej niż się spodziewali oraz, że średnio po około 6-ciu dniach od operacji przestaje przyjmować leki przeciwbólowe, ponieważ nie odczuwają żadnych dolegliwości.
Jakich implantów używają chirurdzy w Poradni Chorób Stopy i czy wymagają one usuwania?
W Poradni Chorób Stopy używamy implantów tytanowych renomowanych firm, takich jak Arthrex czy Stryker. W chwili obecnej tytan jest najbardziej bioobojętnym materiałem – uczulenia na niego zdarzają się niezwykle rzadko. Obecność implantu tytanowego nie jest przeciwwskazaniem do wykonywania badań rezonansu magnetycznego, czy też jakichkolwiek zabiegów rehabilitacyjnych. W związku z tym, implanty te nie wymagają usuwania.
Opinie pacjentów: Zaufane kliniki
https://zaufanekliniki.pl/poradnia-chorob-stopy#opinie
Po operacji
Jak szybko po operacji haluksa opuszczę szpital i czy długo będę musiała leżeć w domu?
Standardowo, po większości operacji palucha koślawego pacjent wychodzi ze szpitala w specjalnym obuwiu pooperacyjnym, następnego dnia po zabiegu. Przez pierwsze kilka kilkanaście dni zalecane jest utrzymywanie operowanej kończyny w tak zwanej „elewacji”, czyli w uniesieniu powyżej poziomu tułowia. Bardzo ważne jest właściwe chłodzenie operowanej stopy oraz stosowanie leków według zaleceń z karty wypisowej.
Jak wygląda okres rekonwalescencji?
W drugim dniu po operacji pacjent może chodzić w pełni obciążając nogę przy użyciu specjalnego buta (but gejszy). Przez pierwsze 2-3 tygodnie ilość chodzenia należy minimalizować w celu zmniejszania obrzęku. W większości przypadków po 6 tygodniach pacjent powraca do normalnego obuwia.
Jak wygląda rehabilitacja po operacji haluksa?
Rehabilitacja po operacji palucha koślawego jest ważną częścią leczenia i powinna być wykonywana przez doświadczonego fizjoterapeutę. W ciągu pierwszych 6-ciu tygodni po operacji Pacjent powinien wykonywać ćwiczenia ogólnousprawniające. W czasie około 4-6 tygodnia po operacji rozpoczyna się specjalistyczna rehabilitacja stopy obejmująca: ćwiczenia ruchomości stawów, mobilizację blizny pooperacyjnej, mobilizacje tkanek, masaże przeciwobrzękowe, naukę prawidłowego chodu. Prawidłowo prowadzona rehabilitacja pozwala uzyskać lepszy wynik końcowy i przyspiesza proces odzyskiwania sprawności.
Czy prawdą jest, że haluksy po operacji mogą nawracać, „odrastać”?
Żadna obecnie znana technika operacyjna nie zapobiega przed ewentualnym nawrotem palucha koślawego. Nowoczesne operacje wykonane przez doświadczonych chirurgów odznaczają się wysoką skutecznością, a wskaźnik nawrotów, nawet w przypadku prawidłowego wykonania zabiegu, wynosi tylko około 3-5%. Warto podkreślić, iż jest to kilka razy mniej, niż w przypadku klasycznych metod operacyjnych, stosowanych 10-20 lat temu, kiedy to do nawrotów dochodziło nawet w 20-40% przypadków.

Dlaczego warto zdecydować się na operację?
Paluch koślawy zawsze jest deformacją postępującą. Nie ma możliwości zahamowania lub wyleczenia deformacji metodami nieoperacyjnymi.
W Poradni Chorób Stopy zabiegi operacyjne Palucha koślawego wykonują między innymi
dr n. med. Paweł Kołodziejski oraz lek. med. Krzysztof Bryłka, specjaliści ortopedii i traumatologii narządu ruchu.
Zabieg pomoże natomiast zmniejszyć dyskomfort, poprawić wygląd stopy, ale przede wszystkim zahamować i wyleczyć schorzenie.
